2026 Հեղինակ: Priscilla Miln | miln@babymagazinclub.com. Վերջին փոփոխված: 2025-01-22 18:01:54
Կանացի մարմինը տարբեր կերպ է արձագանքում ներսում տեղի ունեցող փոփոխություններին: Հատկանշական և բավականին սպեցիֆիկներից մեկը սեռական տրակտից արտանետումն է։ Ամբողջ ցիկլի ընթացքում դրանց կառուցվածքը և քանակը փոխվում են՝ կախված ֆիզիոլոգիական գործընթացից։ Կանանց համար, ովքեր պլանավորում են հղիությունը և վերահսկում են իրենց ցիկլը, արտահոսքը կարող է շատ բան ասել:
Հղիության առաջին ամսում լիցքաթափում

Դաշտանային արյունահոսության ավարտից հետո դրանք դադարում են, մինչև ձվազատման պահն ընդհանրապես չանհանգստացնի։ Երբ ձուն հասունանում է, արտահոսքի բնույթը փոխվում է։ Կինը կարող է նկատել, որ դրանք դարձել են առատ, մածուցիկ: Օվուլյացիայի գագաթնակետին դրանք համեմատվում են ձվի սպիտակուցի հետ: Այսպիսով, օրգանիզմն օգնում է սերմնահեղուկը ներթափանցել արգանդ, հանգամանքների հաջող համադրմամբ տեղի է ունենում բեղմնավորում։
Եթե հանկարծ ունեք բաց շագանակագույնհղիության սկզբում լիցքաթափում, մենք խոսում ենք առաջին ամսվա մասին, անհրաժեշտ է պարզել դրանց առաջացման բնույթը: Սա միշտ չէ, որ անհանգստության պատճառ է հանդիսանում։ Մի բան է, երբ կինը վերահսկում է իր ցիկլը, իսկ հղիությունը պլանավորված է: Այս դեպքում անհրաժեշտ է որոշել, թե որ օրից են սկսվել վերջին դաշտանային արյունահոսությունը։
Փոքր շագանակագույն արտանետումները վաղ հղիության ընթացքում, մասնավորապես ցիկլի վերջում, կարող են ցույց տալ դրա սկիզբը: Այսպիսով, տեղի է ունենում բեղմնավորված ձվի իմպլանտացիա, որն այժմ կոչվում է zygote: Նա անցել է բաժանման կարևոր փուլեր և ամրացել արգանդի ներքին շերտին՝ էնդոմետրիումին։
Իպլանտացիոն արյունահոսություն

Երբ արական և իգական բջիջները միանում են և հաջողությամբ ամրագրվում արգանդի մարմնում, բժիշկներն ասում են, որ իմպլանտացիա է տեղի ունեցել: Առաջին ախտանիշը, որը հեռու է բոլորի մոտ դրսևորվելուց, բայց տեղ ունի, հղիության վաղ շրջանում շագանակագույն արտահոսքն է։ Որոշ կանայք նկատեցին, որ նրանք ունեն վարդագույն երանգ կամ թափանցիկ լորձ էր արյան շերտերով:
Հատկանշական է, որ էնդոմետրիումի խորքում բջիջների ներթափանցման գործընթացը կարող է տևել մի քանի ժամից մինչև երկու օր։ Դա կախված է նրանից, թե բջիջը քանի ֆերմենտ է արտադրում և ինչ վիճակում է լորձաթաղանթը: Ուստի իմպլանտացիոն արյունահոսության տեւողությունը չի կարող երկար տևել։
Երբ գործընթացն ամբողջությամբ ավարտված է, ընտրությունն ինքնին դադարում է: Նրանք չեն պահանջում միջամտություն և լրացուցիչբժշկական հսկողություն. Ավելին, դուք չպետք է որևէ դեղամիջոց ընդունեք։ Հղիության վաղ շրջանում նման բաց շագանակագույն արտանետումները ֆիզիոլոգիական են և միանգամայն բնական: Նաև մի անհանգստացեք, եթե կինը նույնիսկ իմպլանտացիա ունի առանց արտաքին դրսևորումների։
Մտավախությունները պետք է առաջանան առատ արտանետումներից, որոնք ուղեկցվում են գոտկատեղի ձգող ցավերով, ջերմությամբ կամ որովայնի ստորին հատվածում ջղաձգական ցավերով։ Եթե դրանք տեղի են ունենում առաջին ամսվա վերջում, ապա նրանք կարող են խոսել հղիության ընդհատման սպառնալիքի և նոր ցիկլի սկզբի մասին։ Այս դեպքում դաշտանային արյունահոսությունը նույն տեւողությունն է, ինչ նորմալ: Լրացուցիչ դեղամիջոցներ ընդունելու նպատակահարմարությունը որոշվում է միայն բժշկի հետ խորհրդակցելուց հետո։
Հեմատոմա

Հաճախ են լինում դեպքեր, երբ վաղ փուլերում շագանակագույն արտանետումների մի քանի պատճառ կա։ Հորմոնալ անբավարարության հետ մեկտեղ կարող է ձևավորվել նաև ներարգանդային հեմատոմա։ Դա տեղի է ունենում նույնիսկ ֆիզիկապես առողջ կանանց մոտ։ Մինչև որոշակի ժամանակ հեմատոման իրեն չի դրսևորում, ճիշտ այնպես, մինչև այն սկսի դուրս գալ։ Այս պահին հղիության սկզբում կինը կարող է զգալ մուգ շագանակագույն արտանետում: Նրանց թիվը կախված է հեմատոմայի չափից: Եթե ներքին արյունահոսությունը դադարել է, ապա որոշ ժամանակ անց արտանետումն ինքնին կանցնի։
Ամենավտանգավորն այն է, եթե մեկ-երկու օր հետո կինը հայտնաբերի, որ իր գույնը կարմիր է դարձել: Սա հստակ նշան է, որ արյունահոսություն չկադադարեցվել է, և սպառնալիքը պահպանվում է։ Հետազոտության ընթացքում բժիշկը կարող է որոշել, թե որքան մեծ է վիժման վտանգը։ Եթե արգանդի վզիկը բաց է, ապա սա սպառնացող վիժման հստակ նշան է։ Այնուամենայնիվ, նույնիսկ երբ այն փակ է, այն մնում է: Հետևաբար, դուք չպետք է փորձեք ինքնուրույն դադարեցնել շագանակագույն արտանետումը վաղ հղիության ընթացքում:
Պատճառներ և ախտորոշում

Հեմատոմա կարող է առաջանալ արգանդի պատի և պտղի թաղանթի կամ սաղմի ամրացման վայրի միջև։ Արյան փոքր կուտակումն առաջին դեպքում ավելի քիչ վտանգավոր է, քան երկրորդում։ Սակայն նրանց թիվը մեծ նշանակություն ունի։ Խորիոնի (երբ սաղմի շուրջ հեմատոմա է ձևավորվում) կամ պլասենցայի (16-րդ շաբաթից սկսած հղիության համար) անջատումը առաջացնում է արյան անոթների վնաս։ Սա հղի է նրանով, որ պտուղը բաժանված է արգանդի պատերից։ Ամենավատ կանխատեսումը, երբ տեղի է ունենում վիժում:
Արյան կուտակման (հեմատոմա) առաջացման մի քանի պատճառ կարող է լինել.
- Վնասվածքներ որովայնի խոռոչի, կոնքի հատվածում (օրինակ՝ ընկնելու, հարվածների հետևանքով):
- Բժշկական մանիպուլյացիաներ, ներառյալ վիրաբուժական միջամտությունները:
- Սեռական ճանապարհով փոխանցվող վարակներ.
- Արյան վատ մակարդում (մասնավորապես, խոսքը թրոմբոֆիլիայի մասին է).
- Արյան ճնշման հանկարծակի փոփոխություններ.
- Վատ սովորությունների չարաշահում (ալկոհոլ, ծխել, հոգեմետ, թմրամիջոցների ընդունում):
- Ձվաբջիջի սխալ կցում (կենտրոնական կամ եզրային):
Բժիշկներնախազգուշացրեք, որ մինչև հղիության սկզբում կնոջ մոտ փոքր շագանակագույն արտահոսք հայտնաբերվի, կարող է զարգանալ ձանձրալի ցավոտ ցավ գոտկատեղի և որովայնի ստորին հատվածում: Կասկածները կարելի է հաստատել ուլտրաձայնի օգնությամբ, որը որոշում է հեմատոմայի չափը, տեղակայումը, դեղատոմսը։ Ստացված տվյալները թույլ են տալիս ընտրել բուժման օպտիմալ ռեժիմ, որը թույլ կտա պահպանել հղիությունը և չվնասել զարգացող սաղմին։
Երբ առկա է առատ արյունահոսություն, որը հնարավոր չէ դադարեցնել, կա վիժման վտանգ: Այս դեպքում կպահանջվի վիրահատություն։ Հղիությունը, որպես կանոն, ձախողվում է, և խոսքը մոր առողջության պահպանման մասին է։
Բուժման մեթոդներ

Մկանային տոնուսի նվազումը թույլ է տալիս ազատվել առաջնային ախտանիշներից, ինչպիսիք են հիպերտոնիկությունը և ձգվող ցավը գոտկատեղում: Դրա համար նրանք դիմում են անվտանգ դեղամիջոցների, որոնք հայտնի են շատերին առաջին ձեռքից: Օրինակ, դա կարող է լինել «No-shpa»: Այնուամենայնիվ, եթե դա չօգնի, ապա վաղ փուլերում վարդագույն-շագանակագույն արտանետումների բուժման ժամանակ պետք է հետևել հետևյալ հիմնական կանոններին՝
- Սեռական և ֆիզիկական հանգիստ.
- Հեմոստատիկ դեղամիջոցների ընդունում: Ամենահայտնիներն են Տրանեկսամը, Ասկորուտինը, Էտամզիլատը, Կալցիումի Գլյուկոնատը:
- Բժշկի բոլոր հրահանգների կատարում։
Թրոմբոֆիլիայի առկայության դեպքում նշանակվում են արյունը նոսրացնող դեղամիջոցներ, օրինակ՝ Ասպիրինը։ Մկանային տոնուսը նվազեցնելու համար, որը սպառնալիք է դառնումՍաղմը պահպանելու համար օգտագործում են հակասպազմոլիտիկներ՝ «Դրոտավերին», «Պապավերին», ինչպես նաև մագնեզիումի հիման վրա բուժիչ խառնուրդներ։
Եթե պատճառը պրոգեստերոնի պակասն է, ապա նշանակվում են հորմոնալ հաբեր կամ ներարկումներ։ Որպես կանոն, դրանց ընդունումը շարունակվում է նույնիսկ բարելավման սկսվելուց հետո, երբ շագանակագույն արտահոսքն արդեն դադարել է վաղ փուլում։ Այս բուժման վերաբերյալ շատ մայրերի կարծիքը հիմնականում դրական է, չնայած այն հանգամանքին, որ որոշ դեղամիջոցներ էժան չեն:
Էկտոպիկ հղիություն

Դեպքերի 2 տոկոսում բեղմնավորված ձվաբջիջը ֆիքսվում է ոչ թե արգանդի մարմնում, այլ արգանդափողերում, արգանդի վզիկի, ձվարանների կամ որովայնի խոռոչում։ Մինչև որոշակի ժամանակ կինը չի կարող կասկածել, որ իր հղիությունը չի ընթանում այնպես, ինչպես պետք է: Կնոջ համար առաջին տագնապալի ախտանիշն այն է, երբ սեռական տրակտից շագանակագույն արտահոսք է առաջանում վաղ փուլում: Միաժամանակ սուր ցավ է լինում որովայնի ստորին հատվածում, ջերմաստիճանը բարձրանում է։
Էկտոպիկ հղիությունը կարելի է ախտորոշել ուլտրաձայնային հետազոտության միջոցով։ Եթե 4-րդ շաբաթում մասնագետի համար դժվար կլինի պտղի ձու տեսնել արգանդի մարմնում, ապա երկու շաբաթ անց դա կարելի է անել առանց դժվարության։ Այնուամենայնիվ, նույնիսկ այսքան կարճ ժամանակահատվածում, կոնքի օրգանների մանրամասն ուսումնասիրությամբ, տեսանելի են արգանդափողերի մեծացումն ու արգանդի փոքրությունը։ Սա պետք է զգուշացնի ուսումնասիրությունն անցկացնող մասնագետին։
Քանի որ այս դեպքում սաղմը չի կարող ինքնուրույն շարժվել, միակ բուժումը.վիրաբուժական միջամտության մեջ. Բարենպաստ կանխատեսումը թույլատրվում է, եթե հայտնի է արտարգանդային հղիության մասին, քանի դեռ բեղմնավորված ձվաբջիջը չի վերածվել աճող պտղի: Այս շրջանն ավարտվում է 10-12 շաբաթում՝ արական և իգական բջիջների միաձուլման պահից։ Սաղմը հեռացվում է լապարոսկոպիայի միջոցով։ Այսպիսով, հնարավոր է խուսափել մեծ արյան կորստից, արգանդափողը պահպանվում է և կպչունության առաջացման ռիսկը նվազագույնի է հասցվում։
Ատիպիկ արտանետում առաջին եռամսյակի վերջում
Արգանդի արագ աճը և արգանդի վզիկի ջրանցքի ձգումը հղիության վաղ շրջանում կարող են բաց շագանակագույն արտանետումներ առաջացնել: Ավելին, դրանք կարող են առատ դառնալ, իսկ գույնի մեջ դրանք հանդիպում են մինչև կարմիր: Սա կարող է մեծապես տագնապել մի կնոջ, ով, չիմանալով նման հետևանքների մասին, իրավունք ունի կասկածել վիժման սպառնալիքի մասին։
Վնասված էրոզիայի տարածքը արյունահոսելու է մինչև այն ապաքինվի: Քանի որ հղիության ընթացքում անհնար է պարանոցի հետ այրել կամ այլ մանիպուլյացիաներ կատարել, դուք ստիպված կլինեք թողնել բուժումը ծննդաբերությունից հետո: Առանց բժշկական օգնության և լիարժեք ֆիզիկական հանգիստն անփոխարինելի է։ Արյունահոսության ինքնուրույն վերացումը չի թույլատրվում, քանի որ դրա համար անհրաժեշտ է իմանալ դրա առաջացման բնույթը, նույնիսկ եթե հղիության վաղ շրջանում նկատվում է փոքր շագանակագույն արտանետում: Բժիշկների մեկնաբանություններում ասվում է, որ շատ դեպքերում հնարավոր է դրանք ժամանակին կանգնեցնել և փրկել պտուղը։
Կա նաև որոշակի փուլում սառեցված հղիությունների փոքր տոկոսը: Յուրաքանչյուր կնոջ համար ամենավտանգավոր շրջանը հղիության առաջին եռամսյակն է, բայցԱրժե իմանալ, որ պտղի ներարգանդային մահվան հավանականությունը պահպանվում է մինչև 28 շաբաթ: Սա նշանակում է, որ երեխայի ներարգանդային զարգացման ցանկացած փուլում պետք է պահպանել զգոնություն։
Բարորակ ուռուցքի առկայությունը, ինչպիսին է ֆիբրոդները, շագանակագույն արտանետումների առաջացման պատճառներից մեկն է: Գինեկոլոգի կողմից հսկվող կինը սովորաբար գիտի այդ մասին նույնիսկ հղիությունից առաջ։ Եթե դրա չափերն աննշան են, ապա բոլոր ինը ամիսների ընթացքում մասնագետը պետք է վերահսկի հղի կնոջ վիճակը՝ հղիության վաղաժամ ընդհատման (վիժման) վտանգը վերացնելու համար։
Միոման վաղ ծննդաբերության սկզբնավորման պատճառ է հանդիսանում, քանի որ այն հրահրում է էսթմիկ-արգանդի վզիկի անբավարարության զարգացումը։ Այս դեպքում նորագոյացությունը հանգեցնում է արգանդի պլասենտալ շրջանառության խախտման։ Այդ իսկ պատճառով շագանակագույն արտանետումները կարող են հայտնվել հղիության վաղ շրջանում։ Ավելին, դրանք կարող են պահպանվել ամբողջ ինը ամիսների ընթացքում, և ոչ միայն վաղ փուլում: Որպես կանոն, դա պայմանավորված է նրանով, որ արգանդի աճի հետ առաջանում է նաև ֆիբրոդների մեծացում։
Սակայն, ի տարբերություն վախեցնող կանխատեսումների, մեծ է հավանականությունը, որ նորագոյացությունը կվերանա ինքնուրույն կամ անհետանա ծննդաբերությունից հետո: Բժիշկները դա բացատրում են նրանով, որ կնոջ օրգանիզմում տեղի են ունենում մեծ հորմոնալ փոփոխություններ, որոնք խթանում են ֆիբրոդների ռեզորբցիայի գործընթացը։
Հղիության ընթացքում ֆիբրոդների բուժման էությունը մկանային տոնուսի նվազեցումն է, նշանակվում են հակասպազմոլիտիկներ (բանավոր կամ միջմկանային): Այս ցանկը կարող է ներառել նաև դեղեր,որը կկանխի ծննդաբերության վաղաժամ սկիզբը, ինչպես նաև հորմոնալ դեղամիջոցներ։
Վտանգավոր հետևանքներ

Հետևանքները, որոնք առաջանում են առանց հսկողության թողած արյունահոսության հետևանքով, կարող են լուրջ լինել: Քչերն են ցանկանում մտածել, որ նույնիսկ եթե վաղ փուլերում առկա է թեթև բաց շագանակագույն արտանետում, դա կարող է լինել ինքնաբուխ վիժման առաջին պատճառը։
Ռիսկերը դեռ հնարավոր է նվազեցնել։ Դա անելու համար բավական է մտածված և նախօրոք մոտենալ պլանավորման գործընթացին: Նախ, դուք պետք է թեստ անցնեք սեռական ճանապարհով փոխանցվող վարակների համար: Էստրոգենի աճը և առատ արյան հոսքը դեպի հեշտոց հրահրում են պապիլոմաների զարգացումը։ Եթե այս վիրուսը նախկինում հայտնվել է հղի կնոջ պատմության մեջ, ապա ապագայում այն կարող է շագանակագույն արտանետումներ առաջացնել։
Երկրորդ՝ բացառեք Rh-ի կոնֆլիկտը արյան խմբի վրա։ Երրորդ՝ բացառել ծանր ֆիզիկական աշխատանքը, հուզական ծանրաբեռնվածությունը։ Չորրորդ՝ արժե կարգի բերել հորմոնալ ֆոնը։ Հինգերորդ, ցանկացած բորբոքային պրոցես կարող է առաջացնել փոքր շագանակագույն արտանետումներ վաղ փուլերում, որոնք կարող են դառնալ ավելի առատ, մինչև արյունոտ։
Բուժումն ավելի լավ է սկսել հղիությունից առաջ: Այնուամենայնիվ, եթե վարակի առկայությունը հայտնաբերվել է արդեն դրա զարգացման գործընթացում, ապա չպետք է վախենաք դեղեր ընդունելուց: Ժամանակակից տեխնոլոգիաների և բժշկության ոլորտում առաջընթացի շնորհիվ կան բազմաթիվ դեղամիջոցներ, որոնք անվտանգ են մոր և պտղի համար։
Պլասենցայի անջատումը ամենատագնապալի ազդանշաններից մեկն է, որը չի կարելի անել առանց բժշկական օգնության: Միայն մասնագետը կարող է որոշել, թե ինչու է շագանակագույն արտանետումը ձևավորվում հղիության սկզբում: Ռիսկը հատկապես մեծ է, եթե պտղի ձուն ամրացված է ցածր, ուղիղ, արգանդի վզիկի մոտ: Եթե նման փաստը ժամանակին ախտորոշվի, ապա հնարավոր է խուսափել տհաճ հետևանքներից։
Երկրորդ եռամսյակում, բացի արտահոսքից, կինը կարող է տեսողականորեն նկատել, որ իր որովայնի չափը չի համապատասխանում հղիության շաբաթվան։ Նաև ավելի ուշ, դուք կարող եք որոշել, թե արդյոք հղիությունը սառչել է, արժե ստուգել, թե արդյոք պտուղը շարժվում է: Ենթադրվում է, որ մինչև 24-րդ շաբաթը ապագա մայրը պետք է հստակ տարբերակի երեխայի գործունեության ժամանակահատվածները: Եթե նա ոչինչ չի զգում, և նրա ստամոքսը դադարել է աճել, կան խայտաբղետ արտանետումներ, ամենայն հավանականությամբ, արժե դիմել չնախատեսված ուլտրաձայնային հետազոտության: Ուլտրաձայնային հետազոտության արդյունքներով պարզ կլինի, թե ինչն է դրա պատճառը, կա՞ արդյոք անհանգստության պատճառ։
Դեղամիջոց
Անհնար է վերացնել որոշ տագնապալի գործոններ, օրինակ՝ պտղի ձվի ցածր կապվածությունը, սեռական ճանապարհով փոխանցվող վիրուսը, հորմոնալ անհավասարակշռությունը։ Կինը կարող է միայն ժամանակին ազդանշան տալ բժշկին, որ զգում է անհանգստություն, ցավ կամ վախենում է վաղ փուլերում առատ դեղնադարչնագույն արտանետումներից, գուցե նույնիսկ տհաճ հոտով: Քանի որ նորմալ հղիությունը չպետք է անհանգստություն պատճառի, այս ախտանիշները անհանգստության հստակ ազդանշան են:
Վաղ փուլերում դեղնադարչնագույն արտանետումների առկայությունհղիությունը առանց սուր հոտի, որովայնի ստորին հատվածում և մեջքի ստորին հատվածում ձգվող ցավերը, գլխապտույտը կարող են վկայել վարակի առկայության մասին: Գրանցվելիս վերլուծություն է կատարվում սեռական ճանապարհով փոխանցվող վարակների համար։ Եթե արդյունքում վիրուս է հայտնաբերվել, բժիշկն ընտրում է բուժման ռեժիմը և տևողությունը՝ կախված հղիության տևողությունից։ Այս տեսակի պաթոգեն միկրոֆլորայի և արտանետումների բացակայությունը պետք է զգոն լինի: Որպես կանոն, կատարվում է չնախատեսված ուլտրաձայնային հետազոտություն, որը ցույց կտա՝ արդյոք պտղի համար վտանգներ կան։ Նաև ուլտրաձայնային հետազոտության արդյունքներով ակնհայտ է դառնում պտղի ձվի գտնվելու վայրը, կարելի է հաստատել սաղմերի քանակը, հեմատոմայի առկայությունը։
Որոշ դեպքերում հնարավոր է փրկել սաղմը՝ լրացուցիչ հորմոնալ պատրաստուկներ նշանակելով։ Դրանք կարող են լինել պրոգեստերոնի վրա հիմնված դեղամիջոցների ներարկումներ կամ հաբեր: Բուժումը, որպես կանոն, շարունակվում է դրական արդյունքի հայտնվելուց հետո։ Սովորաբար ընդունելությունն ավարտվում է 2-րդ եռամսյակում, երբ պլասենցան լրիվ ձևավորվում է, դրա անջատման վտանգ չի սպառնում, և այն արտադրում է հղիությունը պահպանելու համար անհրաժեշտ հորմոն՝ պրոգեստերոն։
Շագանակագույն արտահոսք հղիության երկրորդ ամսում
Երբ ավարտվում է առաջին ամիսը, և հղին իրեն բավարար է զգում, վաղ ժամադրության ժամանակ շագանակագույն արտանետումների հայտնվելը կարող է լրջորեն հուզել նրան: Բժիշկներն ասում են, որ եթե չկան այլ ախտանիշներ, որոնք անհանգստացնում կամ անհանգստություն են առաջացնում, ապա հավանական է, որ դա նորմալ է:
Առաջին եռամսյակի ընթացքում կինը կարող է նաև արյունահոսել, նույնիսկեթե սաղմն արդեն ապահով կերպով կցված է արգանդի մարմնում։ Երկու կամ ավելի ամիսների ընթացքում կանացի մարմինը կարող է դաշտան ունենալ այնպես, կարծես հղիություն չկա: Միաժամանակ աճող սաղմին վտանգ չկա, ինչպես նաև լրացուցիչ դեղամիջոցներ ընդունելու անհրաժեշտություն։
Հարկ է նաև նկատի ունենալ, որ կան հորմոնալ համակարգի անսարքություններ, որոնք նույնպես հաճախ հղիության սկզբում հանգեցնում են մուգ շագանակագույն արտանետումների առաջացմանը։ Այսպիսով, պրոգեստերոնի անբավարար արտադրությունը կարող է սպառնալիք հանդիսանալ հղիության առաջին եռամսյակում վիժման կամ վիժման համար: Ամենակրիտիկական շրջանը հենց հղիության երկրորդ ամսին է, երբ հորմոնների ոչ պատշաճ սեկրեցումը կարող է ավելի խորացնել պատկերը։ Առաջին տագնապալի ախտանիշը վաղ փուլերում շագանակագույն արտանետումն է: Կարևոր է ժամանակին արձագանքել մարմնի նման ազդանշանին և շտապ օգնություն կանչել։
Ժամանակին հոսպիտալացումը և համարժեք բուժումը կարող են լրացնել պրոգեստերոնի պակասը, որը պատասխանատու է հղիության անվտանգության համար: Որպես կանոն, նշանակվում են միջմկանային ներարկումներ և պլանշետային դեղաչափեր։ Օրինակ՝ «պրոգեստերոն», «Դուֆաստոն» կամ «Ուտրոգեստան»։
Խորհուրդ ենք տալիս:
Պլասենցայի կտրվածք հղիության վաղ շրջանում. պատճառներ, ախտանիշներ, բուժում, հետևանքներ
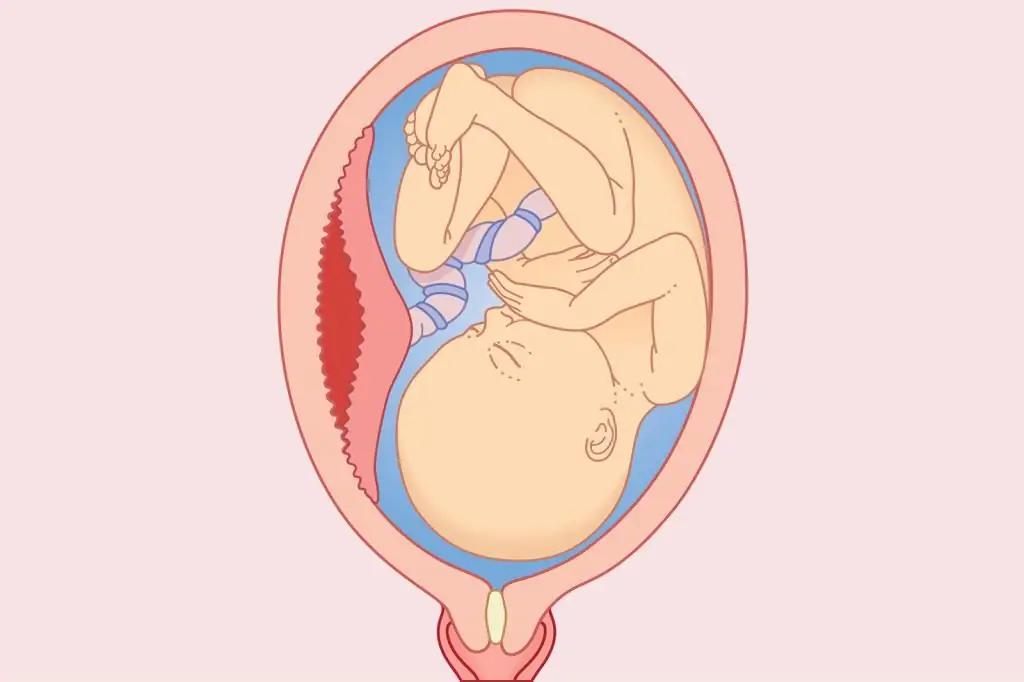
Կյանքի ժամանակակից ռիթմը և սթրեսի առատությունը հաճախ հղիության սկզբում առաջացնում են պլասենցայի անջատում: Նման պաթոլոգիայով շատ կանայք ստում են պահպանության մեջ: Առաջին եռամսյակում ցանկացած բացասական ազդեցություն մոր ֆիզիկական կամ բարոյական վիճակի վրա կարող է մահացու լինել: Բայց եթե ժամանակին նկատում եք շեղում, ապա բոլոր հնարավորությունները կան խուսափելու երեխային կորցնելուց:
Հղիության ընթացքում դեղին արտահոսք՝ հնարավոր պատճառներ, բուժում, հետևանքներ

Հղիության ընթացքում դեղին արտանետումները անհանգստացնում են շատ կանանց։ Այս նյութի շրջանակներում մենք կփորձենք հասկանալ այս երեւույթի պատճառները, ինչպես նաեւ դրա հետ վարվելու մեթոդները։
Պե՞տք է արդյոք հղիության վաղ շրջանում ուլտրաձայնային հետազոտություն անել: Հղիությունը ուլտրաձայնային հղիության վաղ շրջանում (լուսանկար)

Ուլտրաձայնային հետազոտությունը բժշկության մեջ մտավ մոտ 50 տարի առաջ: Հետո այս մեթոդը կիրառվում էր միայն բացառիկ դեպքերում։ Այժմ ուլտրաձայնային ապարատներ կան բոլոր բժշկական հաստատություններում։ Դրանք օգտագործվում են հիվանդի վիճակը ախտորոշելու, սխալ ախտորոշումները բացառելու համար։ Գինեկոլոգները նաև հղիության սկզբում հիվանդին ուղարկում են ուլտրաձայնի
Հղիության ընթացքում կաթված արտահոսք. հնարավոր պատճառներ, ախտանիշներ, ախտորոշիչ թեստեր, գինեկոլոգիական խորհրդատվություն և բուժում

Հղիության ընթացքում կնոջ մարմինը պատրաստվում և փոխվում է պտղի հարմարավետ կրելու համար: Ֆիզիկական և հոգեբանական փոփոխությունների հետ մեկտեղ, ապագա մայրը կարող է հայտնվել վագինի կաթնաշոռի, քորի և այրման տեսքով: Այս դեպքում կնոջը անհրաժեշտ է դիմել գինեկոլոգի խորհրդատվության, ախտորոշման և բուժման համար: Մասնագետը պետք է նշանակի միայն տեղական դեղամիջոցներ, որոնք անվտանգ են պտղի համար
Ինչպիսի՞ արտահոսք պետք է լինի հղիության վաղ շրջանում:

Յուրաքանչյուր կին հղիության վաղ փուլերում արտանետումներ է ունենում, ինչը բնական ֆիզիոլոգիական գործընթաց է: Այս առումով անհանգստության պատճառ չպետք է լինի։ Սովորաբար դրանք պետք է սպիտակ լինեն, բայց եթե կինը նկատում է այլ երանգ, ապա պետք է անհապաղ դիմի բժշկի խորհրդատվության։ Ավելի լավ է ևս մեկ անգամ անվտանգ խաղալ, քան անհանգստանալ հետևանքների համար, որոնց թվում կան շատ վտանգավոր

